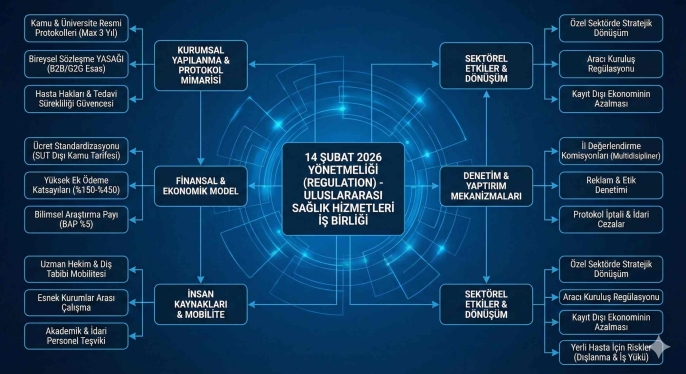
14 Şubat 2026 Sağlık Turizmi Yönetmeliği: Kamu ve Üniversite Hastanelerinde Yeni Dönem Başladı
Küresel sağlık turizmi pazarında milyarlarca dolarlık bir hacmi yöneten Türkiye, devlet hastaneleri ve üniversiteleri uluslararası arenada dev bir "sağlık konsorsiyumuna" dönüştürecek tarihi bir adım attı. 14 Şubat 2026 tarihinde Resmî Gazete’de yayımlanarak yürürlüğe giren "Uluslararası Sağlık Hizmetlerinde İş Birliği Yönetmeliği", Türkiye'nin sağlık turizmi vizyonunda "kontrolsüz büyüme" dönemini kapatarak, mutlak devlet güvenceli ve dijital izlenebilirliğe sahip yeni bir çağ başlatıyor.
Peki, Sağlık Bakanlığı tesisleri ile devlet üniversiteleri arasındaki sınırları kaldıran bu yeni mevzuat hekimleri, hastaları ve özel sektörü nasıl etkileyecek? İşte yönetmeliğin sektörel, finansal ve regülatif yansımaları.
Kamu ve Üniversite İş Birliğinde "Kurallı" Birliktelik
Yeni düzenlemenin temel felsefesi, daha önce inisiyatiflere dayalı ilerleyen kamu-üniversite iş birliklerini şeffaf ve kesin kurallara bağlamak. Artık Sağlık Bakanlığı'na bağlı devasa kapasiteli Şehir Hastaneleri ile üniversitelerin akademik birikimi resmi protokollerle bir araya geliyor.
-
Bireysel Sözleşmelere Son: Yönetmeliğin en radikal kararlarından biri, kamu hastanelerinin üniversitelerdeki "yıldız hekimler" (star doctors) ile doğrudan bireysel sözleşme yapmasının yasaklanması. Tüm süreçler kurumlar arası (B2B/G2G) resmi protokollerle yönetilecek.
-
Maksimum 3 Yıllık Planlama: Bürokratik hantallığı önlemek için protokoller en fazla 3 yıl ile sınırlandırıldı.
-
Hasta Haklarına Tam Güvence: Protokol iptal edilse dahi, başlanmış olan komplike tedaviler (onkoloji, cerrahi vb.) tamamlanmak zorunda. Bu durum uluslararası malpraktis riskini azaltarak Türkiye'nin "güvenilir" imajını tahkim ediyor.
Hekimlere Ek Gelir ve Finansal Standardizasyon
Türkiye’nin en büyük rekabet avantajı olan nitelikli hekim kadrosunun kamuda tutulması ve "beyin göçünün" (brain drain) önlenmesi için finansal mimari baştan aşağı yenilendi. Uluslararası hastalara yönelik asimetrik fiyatlandırma kaldırılarak, Sağlık Bakanlığı tarifeleri referans alındı.
Yeni Kazanç Modeli Nasıl İşleyecek?
-
Performansa Dayalı Yüksek Katsayılar: İşlemlerde görev alan uzman hekim ve diş hekimlerine operasyonun zorluk derecesine göre %150 ile %450 arasında üst limit katsayılarıyla ek ödeme yapılacak.
-
Bilime %5 BAP Kesintisi: Sağlık turizminden elde edilen devasa döviz gelirinin %5'i üniversitelerin Bilimsel Araştırma Projelerine (BAP) aktarılacak. Bu sayede yabancı hastadan gelen gelir, Türkiye'nin tıbbi inovasyon ve Ar-Ge kapasitesini büyütecek.
Dijital Devrim: EKİP ve HealthTürkiye Zorunluluğu
Sağlık turizmindeki kayıt dışı ekonomi ve merdiven altı simsarlık faaliyetleri tarihe karışıyor. "Veri odaklı merkezi sağlık yönetimi" artık bir devlet politikası.
-
15 Günlük Katı Kural: Yapılan her türlü idari, tıbbi veya finansal değişiklik en geç 15 gün içinde Bakanlığın Entegre Kurumsal İşlem Platformu (EKİP) üzerinden bildirilecek.
-
HealthTürkiye Vizesi: Tüm kurumlar ve aracı acenteler, Türkiye'nin uluslararası çatı markası olan USHAŞ HealthTürkiye portalına entegre olmak zorunda. Bu portala kayıtlı olmayan hiçbir aracı kurum kamu/üniversite konsorsiyumu ile çalışamayacak.
Yanıltıcı Reklama Geçit Yok: 81 İlde Sıkı Denetim
Sağlık turizmi pazarında Türkiye'nin imajını zedeleyen "kesin çözüm", "%100 garantili tedavi" ve abartılı "öncesi/sonrası" fotoğrafları dönemi kapanıyor. 81 ilde kurulan Sağlıkta Bilgilendirme Tanıtım Faaliyetleri İl Değerlendirme Komisyonları dijital reklamları, SEO stratejilerini ve tıp etiğine uyumluluğu mercek altına alacak. İhlal durumunda acentelere ağır yaptırımlar ve erişim engeli cezaları kapıda.
Özel Sektöre "Mega Rakip" ve TTB'nin Uyarıları
Devlet hastaneleri ve üniversitelerin bu birleşimi, sağlık turizmini domine eden özel sektörü derinden sarsacak. Özel hastanelerin, arkasında devlet güvencesi olan bu "mega rakip" karşısında ayakta kalabilmek için lüks otelcilik hizmetlerinden ziyade yapay zeka ve yüksek teknolojiye yatırım yapması gerekecek.
Madalyonun Diğer Yüzü: Yerli Hasta Ne Olacak? Yönetmelik makroekonomik anlamda devasa bir başarı potansiyeli taşısa da, Türk Tabipleri Birliği (TTB) ve meslek örgütleri sahadaki tehlikelere dikkat çekiyor:
-
Dışlanma (Crowding-out) Riski: Uzman hekimlerin ve ameliyathane kapasitelerinin "döviz getiren VIP yabancı hastalara" kaydırılması, yerli hastaların nitelikli sağlık hizmetine erişimini zorlaştırabilir ve randevu kuyruklarını uzatabilir.
-
Hekimlerde Tükenmişlik: Zaten ağır şartlarda çalışan kamu hekimlerinin iş yükünün artması ve sağlık turizmi hastası bakan hekim ile bakmayan hekim arasındaki astronomik gelir uçurumu, kurum içi iş barışını zedeleyebilir.
Sonuç olarak; 14 Şubat 2026 Yönetmeliği, Türkiye'yi küresel medikal ligde pasif bir "destinasyon" olmaktan çıkarıp "sistem kurucu" (system-builder) bir hegemon ülke konumuna taşıyor. Ancak bu devasa projenin sürdürülebilirliği, küresel pazardan pay kapma hırsı ile Türkiye Cumhuriyeti vatandaşlarının ücretsiz ve nitelikli sağlık hakkı arasındaki hassas dengenin korunmasına bağlı olacak.
14 Şubat 2026 Tarihli Yönetmelik Çerçevesinde Kamu ve Devlet Üniversiteleri Arasında Uluslararası Sağlık Hizmetleri İş Birliği: Regülatif Analiz, Finansal Etkiler ve Sektörel Yansımalar
Küresel Sağlık Turizmi Paradigmasında Devletin Yeniden Konumlanması ve Giriş
Küresel sağlık turizmi ekosistemi, artan rekabet koşulları, demografik yaşlanma krizleri, gelişmiş ülkelerdeki sağlık sistemlerinin sürdürülebilirlik sorunları ve teknolojik entegrasyon zorunlulukları bağlamında sürekli bir evrim geçirmektedir. Dünya genelinde milyarlarca dolarlık bir hacme ulaşan bu endüstri, ülkelerin yalnızca ekonomik gelir elde ettikleri bir alan olmaktan çıkmış; aynı zamanda yumuşak güç (soft power) ve sağlık diplomasisi araçlarının en etkili platformlarından biri haline gelmiştir. Türkiye, bu dinamik pazarda stratejik bir aktör olarak konumunu güçlendirmek, hizmet kalitesini standardize etmek ve devletin sağlık turizmindeki regülatif ağırlığını artırmak amacıyla politika araçlarını ve hukuki altyapısını periyodik olarak güncellemektedir. Bu makro stratejinin en somut ve dönüştürücü adımlarından biri, 14 Şubat 2026 tarihinde Resmî Gazete’de yayımlanarak yürürlüğe giren "Uluslararası Sağlık Hizmetlerinde İş Birliği Yönetmeliği" olmuştur. Söz konusu yönetmelik, Sağlık Bakanlığına bağlı kamu sağlık tesisleri ile devlet üniversiteleri arasındaki uluslararası sağlık hizmetleri koordinasyonunu yeniden yapılandırarak, kamu kaynaklarının maksimizasyonunu, atıl kapasitenin ekonomiye kazandırılmasını ve hizmet sunumunda mutlak bir standardizasyonu hedeflemektedir.
Düzenlemenin temel felsefesi, daha önce görece parçalı, inisiyatife dayalı ve asimetrik bir yapıda ilerleyen kamu ve üniversite iş birliklerini, kesin, şeffaf ve yazılı kurallara bağlayarak kurumsal bir mimariye oturtmaktır. Uluslararası sağlık turizmi yetki belgesine sahip olan sağlık tesislerini kapsayan bu yeni mevzuat, branş dağılımlarından çalışma şekillerine, hasta kabul usullerinden mali süreçlerin yönetimine, veri raporlama zorunluluklarından pazarlama ve tanıtım kısıtlamalarına kadar geniş bir yelpazede detaylı normlar ihdas etmiştir. Bu durum, yalnızca idari bir düzenleme olmanın ötesinde, Türkiye’nin "HealthTürkiye" çatı markası ve Uluslararası Sağlık Hizmetleri Anonim Şirketi (USHAŞ) vizyonu altında yürüttüğü uluslararası sağlık stratejisinin kamu ayağındaki operasyonel bütünlüğünü sağlama hamlesi olarak okunmalıdır. Kamu hastanelerinin geniş yatak kapasitesi, modern altyapısı ve coğrafi yaygınlığı ile devlet üniversitelerinin ileri düzey akademik bilgi birikimi, nadir hastalıklar konusundaki tecrübesi ve spesifik uzmanlık alanlarının birleştirilmesi, uluslararası arenada rekabet avantajı yaratacak en önemli sinerji kaynaklarından biri olarak öne çıkmaktadır. Yeni düzenleme, sağlık turizmi alanında kamu-üniversite iş birliğini artırarak uluslararası hasta hizmetlerinin daha etkin, öngörülebilir ve uluslararası akreditasyon standartlarına uygun şekilde yürütülmesini amaçlamaktadır.
Kamu ve Üniversiteler Arası Kurumsal İş Birliği ve Kurallı Protokol Mimarisi
14 Şubat 2026 tarihli yönetmelik, kurumlar arası iş birliğinin şahıslar veya dönemsel yönetimlerin inisiyatifinden çıkarılarak, belirli standartlara dayalı, şeffaf ve denetlenebilir resmi protokoller aracılığıyla yürütülmesini zorunlu kılmıştır. İlgili düzenleme uyarınca, uluslararası sağlık hizmetleri kapsamındaki tüm entegrasyon süreçleri, Sağlık Bakanlığı ve devlet üniversiteleri (özellikle tıp ve diş hekimliği fakülteleri) arasında imzalanacak bağlayıcı protokoller ile hukuki zemin kazanacaktır. Bu protokollerin süresi, tarafların orta vadeli kurumsal planlama yapabilmelerine olanak tanımak ve aynı zamanda bürokratik hantallaşmayı önlemek amacıyla en fazla üç yıl ile sınırlandırılmıştır. Üç yıllık süre sınırı, sağlık teknolojilerindeki hızlı değişimler, pazar taleplerindeki dalgalanmalar ve kurumsal kapasite güncellemeleri göz önüne alındığında, sistemin çevik kalmasını sağlayan stratejik bir parametredir.
Protokol yönetiminde dikkat çeken bir diğer yapısal yenilik, fesih ve uzatma şartlarının son derece net bir çerçeveye oturtulmasıdır. Taraflara, mücbir sebepler (küresel pandemiler, doğal afetler, savaş halleri vb.) haricinde en az bir ay önceden yazılı bildirim yapmak kaydıyla tek taraflı fesih hakkı tanınmıştır. Bu esneklik, tarafların değişen kapasite durumlarına, personel eksikliklerine veya yerli hastaların hizmete erişiminde yaşanabilecek olası kriz durumlarına göre iş birliğini hızla revize edebilmelerini veya sonlandırabilmelerini sağlamaktadır. Öte yandan, süresi dolan ancak taraflarca feshedilmeyen protokollerin aynı koşullarla otomatik olarak bir yıl uzatılmış sayılması, bürokratik süreçlerin yarattığı zaman kayıplarını minimize etmeyi, hizmet sürekliliğini güvence altına almayı ve idari boşlukların oluşmasını engellemeyi hedefleyen pragmatik bir yaklaşımdır.
Hizmet sürekliliğinin güvence altına alınması bağlamında, yönetmeliğin getirdiği en hayati hasta hakları güvencelerinden biri, devam eden tedavi süreçlerine ilişkindir. Kurumlar arasındaki protokolün süresi dolsa veya taraflardan biri fesih hakkını kullansa dahi, başlanmış olan tıbbi işlemlerin ve devam eden komplike tedavilerin (örneğin uzun süreli onkolojik tedaviler, çoklu seans gerektiren ortopedik rehabilitasyonlar veya aşamalı cerrahi müdahaleler) iş birliği kapsamında tamamlanması kesin bir zorunluluğa bağlanmıştır. Bu hüküm, uluslararası hastaların mağduriyetini önlemeyi, uluslararası malpraktis iddialarını ve diplomatik kriz risklerini azaltmayı, en önemlisi de Türk sağlık sistemine ve "HealthTürkiye" markasına duyulan küresel güveni tahkim etmeyi amaçlayan derinlikli bir yasal kalkan işlevi görmektedir.
Bunun yanı sıra, yönetmeliğin kamu maliyesi ve idari hukuk açısından en radikal değişikliklerinden biri, hizmet alan kuruluş (örneğin bir devlet hastanesi) ile hizmet sunan hekim veya personel (örneğin üniversiteden gelen bir profesör) arasında "bireysel sözleşme" imzalanması uygulamasının kesin bir dille yasaklanmış olmasıdır. Geçmiş dönemlerde aracı kuruluşların veya hastane yönetimlerinin doğrudan yıldız hekimlerle (star doctors) yaptığı gayriresmi veya yarı resmi bireysel anlaşmaların yarattığı hukuki karmaşa, vergi yükümlülüklerindeki belirsizlikler, kayıt dışılık ve kurumsal aidiyet sorunları, bu yasaklama ile ortadan kaldırılmaktadır. İlişkinin tamamen "kurumlar arası" (B2B veya G2G mantığıyla) tesis edilmesi, personelin doğrudan bağlı bulunduğu kurumun yasal güvencesi altında çalışmasını sağlamakta, hukuki sorumluluğun (illiyet bağının) kurumsal düzeyde üstlenilmesini beraberinde getirmekte ve sistemin tamamen şeffaflaşmasına olanak tanımaktadır.
İnsan Kaynakları Optimizasyonu: Uzman Hekim ve Diş Tabiplerinin Kurumlar Arası Mobilitesi
Nitelikli insan kaynağı, sağlık turizmi endüstrisinin en değerli sermayesidir. Türkiye'nin uluslararası arenadaki en büyük rekabet avantajı, yüksek cerrahi vaka tecrübesine sahip, donanımlı uzman hekim kadrosudur. Yeni düzenleme, kamu ve üniversite hastanelerindeki bu nitelikli insan kaynağının, özellikle tabip, diş tabibi ile tıpta ve diş hekimliğinde uzman personelin esnek ancak kurallı bir biçimde mobilize edilmesinin önünü açmaktadır. Belirlenen üç yıllık protokoller çerçevesinde, uzman hekimlerin ve diş tabiplerinin kendi ana kadrolarının bulunduğu kurumların (örneğin A Üniversitesi Tıp Fakültesi) dışında, farklı kamu veya devlet üniversitesi tesislerinde (örneğin Sağlık Bakanlığına bağlı B Şehir Hastanesi) hizmet sunabilmeleri yasal bir çerçeveye oturtulmuştur.
Bu esneklik ve personel mobilitesi, sistemdeki atıl kapasitenin (idle capacity) azaltılması ve yüksek nitelikli cerrahi veya klinik uzmanlığın uluslararası hastalara ulaştırılması açısından hayati bir önem taşımaktadır. Pratik bir uygulama senaryosu ele alındığında; Sağlık Bakanlığına bağlı devasa bir Şehir Hastanesindeki ileri düzey robotik cerrahi altyapısı (örneğin Da Vinci sistemleri) ile bir devlet üniversitesi tıp fakültesindeki alanında küresel çapta öncü olan bir onkolojik cerrahın bir araya getirilmesi, bu protokoller sayesinde yasal, pratik ve finansal olarak mümkün hale gelmektedir. Böylece, uluslararası sağlık turizmi yetki belgesine sahip tesislerde sunulan hizmetlerin medikal kalitesi, akademik uzmanlığın sahaya doğrudan ve engelsiz yansımasıyla maksimize edilmektedir.
Yönetmelik aynı zamanda hizmet sunan personelin çalışma esaslarını, multidisipliner çalışma ekiplerinin nasıl oluşturulacağını ve bireysel sorumluluk sınırlarını da ayrıntılı şekilde tanımlamaktadır. Sağlık hizmeti entegre bir ekip işidir ve komplikasyon yönetimi kritik bir süreçtir. Farklı kurumsal kültürlerden gelen personelin entegrasyonu sırasındaki hiyerarşik yapı, asistan hekimlerin rotasyonu, anestezi ekipleriyle uyum, tıbbi etik sorumluluklar ve ameliyat sonrası hasta takibi gibi konuların protokollerde açıkça belirtilmesi zorunluluğu getirilmiştir. Bu kural setleri, tıbbi süreçlerde oluşabilecek idari ve operasyonel zafiyetleri önceden engelleme amacı taşımaktadır.
Finansal Yeniden Yapılandırma, Ücret Standardizasyonu ve Gelir Dağılım Mimarisi
Kamu ve devlet üniversiteleri arasındaki sınır ötesi sağlık hizmetlerine yönelik iş birliğinin sürdürülebilirliği, elde edilen yüksek döviz gelirinin adil, şeffaf, motive edici ve hukuka uygun bir biçimde dağıtılmasına bağlıdır. 14 Şubat 2026 tarihli yönetmeliğin makroekonomik ve finansal mimaride yarattığı en büyük etki, uluslararası sağlık turizmi ücretlerinin asimetrik yapıdan kurtarılarak Sağlık Bakanlığı tarafından belirlenen kamu sağlık tarifeleri (SUT dışı uluslararası sağlık turizmi fiyat tarifeleri) esas alınarak standartlaştırılmasıdır. Geçmiş yıllarda, aynı tıbbi işlem için farklı kamu veya üniversite hastanelerinde yabancı hastalara uygulanan birbirinden bağımsız ve tutarsız fiyatlandırma politikaları, ülkenin sağlık turizmi markasına zarar verme potansiyeli taşıyordu. Bu standardizasyon, kamu kurumları ve üniversiteler arasında uluslararası hastaları çekmek için yapılabilecek potansiyel "fiyat kırma" (dumping) veya tam tersi "aşırı fiyatlama" (price gouging) uygulamalarının önüne geçerek, Türkiye’nin uluslararası arenadaki güvenilir fiyat-kalite dengesini korumayı hedeflemektedir.
Ücret standardizasyonunun yanı sıra, elde edilen kurumsal payların ve bu süreçte fiilen görev alan personele yapılacak ek ödemelerin belirlenmesinde üst normlara atıf yapılarak katı bir mali disiplin sağlanmıştır. Özellikle 2547 sayılı Yükseköğretim Kanunu'nun 58. maddesi hükümleri uyarınca, üniversiteden görevlendirilecek öğretim elemanlarına ödenecek ek ödeme matrahı ve tavan ek ödeme katsayıları, yasal sınırlar içinde kalınarak protokol eki özel listelerle şeffaf ve denetlenebilir hale getirilmiştir.
Bu finansal dağılım modeli, yalnızca hekimin doğrudan cerrahi veya klinik emeğini ödüllendirmeyi değil, aynı zamanda üniversitenin ve kurumun bilimsel/akademik kapasitesini artırmayı da hedefleyen vizyoner bir yaklaşımdır. Yönetmelik ve ilgili yasal altyapı gereğince, iş birliği yapılan sağlık turizmi faaliyetlerinden elde edilen devasa gelirlerin yüzde beşinden fazla olmamak üzere protokol ile belirlenen orandaki bir miktarının, üniversite birimlerinin bilimsel araştırma projelerinde (BAP) kullanılmak üzere ayrılması yasal bir şarta bağlanmıştır. Bu durum, sağlık turizminden elde edilen uluslararası döviz girdisinin doğrudan tıbbi Ar-Ge çalışmalarına, laboratuvar altyapılarına, klinik araştırmalara ve akademik üretime kanalize edilmesini sağlayarak, sağlık ekosisteminde inovasyonu tetikleyen ve kendi kendini besleyen bir döngü yaratmaktadır.
Personele yapılacak ödemelerde kullanılan katsayı modellemeleri, personelin akademik unvanına, uzmanlık alanına, eğitim seviyesine ve idari görevlerine göre rasyonel bir farklılık göstermektedir. Sistemin finansal motivasyon ve adalet dağılım mantığını net bir şekilde ortaya koyan yasal katsayı oranları aşağıda sistematize edilmiştir:
| Personel Unvanı ve Statüsü | Alt Limit Katsayısı (%) | Üst Limit Katsayısı (%) | Kapsam ve Gerekçe Açıklaması |
| Uzman Hekim / Uzman Diş Hekimi | 150 | 450 | Tıpta veya diş hekimliğinde uzmanlık belgesine sahip olanlar. En yüksek risk ve operasyonel yükü taşıyan bu grubun çarpanı, işlem hacmine ve ameliyat zorluğuna göre üst limite kadar esnetilebilir. |
| Hekim ve Diş Hekimi (Doktoralı) * | 150 | 450 | Tıp alanında spesifik doktora yapmış tabip veya hukuk, kamu yönetimi, işletme, sağlık yönetimi alanlarında lisans, yüksek lisans/doktora eğitimi almış pratisyen tabipler. Akademik gelişimi teşvik eder. |
| Kurum / Birim Müdürü | 100 | 125 | Arka planda uluslararası hasta koordinasyonunu, protokolleri ve lojistiği yöneten idari amirler. |
| Uzman (İdari/Teknik) | 100 | 125 | Tıbbi olmayan ancak faturalandırma, çeviri hizmetleri ve hukuki süreçleri destekleyen operasyon uzmanları. |
| Büro Görevlisi | 50 | 50 | Uluslararası hasta kabul, dosyalama ve taburcu işlemlerini yürüten standart idari destek personeli. |
(Tablodaki veriler, üniversite personeli ve sağlık turizmi gelir dağılımı yasal altyapısına ilişkin standart tavan ve taban katsayıları yansıtmaktadır. Bu katsayılar, 2547 sayılı Kanunun 58 inci maddesinde belirlenmiş olan genel tavan oranlarını geçemeyecek şekilde formüle edilmiştir.)
Bu detaylı katsayı sistemi, nitelikli hekimlerin ve sağlık yöneticilerinin kamu veya üniversite hastanelerinde kalmasını teşvik eden en güçlü finansal motivasyon araçlarından biridir. Son yıllarda özel sektörün veya yurt dışındaki sağlık kurumlarının (özellikle Avrupa ve Körfez ülkelerinin) sunduğu yüksek maaş teklifleriyle nitelikli hekimleri kamu sisteminden çekmesinin (beyin göçü - brain drain) önüne geçilmesi makro düzeyde elzemdir. Kamu-üniversite iş birliği ile yaratılan bu yasal "ek gelir yaratma" kapasitesi, devletin kendi insan kaynağını koruma ve ödüllendirme stratejisi açısından kritik bir kalkan görevi görmektedir.
Dijital Entegrasyon, Şeffaflık ve Veri Raporlamada Kesin Zorunluluklar
Uluslararası sağlık turizmi faaliyetlerinin kayıt altına alınması, küresel pazar analizlerinin veri bilimi (data science) yöntemleriyle yapılabilmesi, hasta takip süreçlerinin iyileştirilmesi ve olası vergi kayıplarının (kayıt dışı ekonominin) tamamen önlenmesi amacıyla dijitalleşme ve veri entegrasyonu, yeni yönetmeliğin idari omurgasını oluşturmaktadır. Yönetmelik, uluslararası hasta verilerinin raporlanmasını ve finansal hareketlerin sisteme girilmesini tavsiye niteliğinden çıkararak katı bir zorunluluğa bağlamış, "veri odaklı merkezi sağlık yönetimi" yaklaşımını devlet politikası olarak perçinlemiştir.
Bu çerçevede, taraflar arasında imzalanan tüm iş birliği protokolleri ve süreç içerisinde bu protokollerde yapılacak her türlü idari, tıbbi veya finansal değişiklik, en geç 15 gün içinde Sağlık Bakanlığının ana dijital altyapısı olan Entegre Kurumsal İşlem Platformu (EKİP) üzerinden doğrudan Bakanlığa bildirilmek zorundadır. Bu 15 günlük katı süre, bilgi asimetrisini ortadan kaldırmakta ve merkez teşkilatının anlık kapasite haritaları oluşturmasına imkan tanımaktadır.
Bununla eş zamanlı ve paralel olarak, Türkiye'nin uluslararası sağlık turizmindeki resmi çatı markası ve küresel vitrini olan Uluslararası Sağlık Hizmetleri Anonim Şirketine (USHAŞ) ait "HealthTürkiye" Portalı üzerinden de tüm faaliyetlerin, protokollerin ve yabancı hasta verilerinin bildiriminin yapılması yasal bir mecburiyet halini almıştır. HealthTürkiye Portalının yeni regülatif mimarideki rolü, yalnızca pasif bir istatistiksel veri tabanı olmanın çok ötesine geçmiştir. Portal, uluslararası hasta potansiyeli yüksek hedef pazarlarda (İngiltere, Almanya, Rusya, Orta Doğu ve Türki Cumhuriyetler) merkezi bir dijital tanıtım üssü ve doğrudan hasta (lead generation) kaynağı olarak proaktif bir işlev görmektedir. Portala kayıtlı ve entegre olan tesislerin, uluslararası hastalar ve yabancı aracı kuruluşlar (sağlık turizmi acenteleri) tarafından çok daha hızlı bulunması, algoritmik olarak öne çıkarılması ve küresel pazarda "güvenilir" kabul edilmesi, devletin "onaylı ve denetimli tesis" imajını pekiştirmesinden kaynaklanmaktadır.
Yeni yönetmelik, bu portal ile entegrasyonu ve Sağlık Bakanlığı sistemleri ile eş zamanlı veri paylaşımını salt bir idari görev değil, sağlık turizmi hizmet sunumunun mutlak bir ön şartı haline getirerek devrim niteliğinde bir adım atmıştır. Özellikle uzaktan sağlık (tele-tıp) hizmetleri, aracı kuruluşların faaliyetleri ve aracılarla yürütülen işbirliklerinin HealthTürkiye gibi tanımlanmış resmi portallar üzerinden ilan edilmesi zorunluluğu, kayıt dışı simsarlık faaliyetlerini, şeffaf olmayan komisyon anlaşmalarını ve merdiven altı sağlık turizmi uygulamalarını tamamen sistem dışına itmeyi hedeflemektedir.
Özellikle ameliyat ve ileri düzey cerrahi işlem yapan sağlık tesislerinin (organ nakli merkezleri, estetik cerrahi klinikleri, onkoloji merkezleri vb.) kabul edilirliği, bu portaldaki şeffaf sicilleri sayesinde uluslararası pazarda dramatik ölçüde artmaktadır. Hastanın ülkeye giriş sürecinden taburcu edilmesine, hatta ülkesine döndükten sonraki tele-sağlık takiplerine kadar tüm aşamaların izlenebilirliği bu dijital ağ üzerinden sağlanmaktadır. Bu mutlak şeffaflık, hem hasta güvenliğini uluslararası standartlarda maksimize etmekte hem de olası uluslararası malpraktis iddialarına veya aleyhte yürütülen dezenformasyon kampanyalarına karşı Türkiye Cumhuriyeti devletinin ve kurumlarının elinde somut, dijital ve blockchain benzeri değiştirilemez bir kanıt seti (audit trail) oluşturulmasını temin etmektedir.
Dijital Raporlama Yükümlülüklerinin Sektörel Ekosistemdeki Dönüşüm Etkileri
14 Şubat 2026 düzenlemesinin dayattığı bu katı veri bildirim ve entegrasyon yükümlülüğünün sektöre, aracı kurumlara ve kamu yönetimine yansımaları şu majör eksenlerde değerlendirilmelidir:
-
Tanıtım ve Uyum (Compliance) Birlikteliği: Portallar üzerinden yapılan mecburi bildirimler, kurumların küresel alanda devlet destekli ücretsiz tanıtımını sağlarken, aynı zamanda ağır bir uyumluluk, veri gizliliği (KVKK/GDPR uyumu) ve finansal raporlama sorumluluğunu birbirinden ayrılmaz bir paket halinde kurumlara sunmaktadır. Kurumlar artık "sadece hasta alıp tedavi eden" yapılar değil, aynı zamanda "uluslararası veri işleyen ve raporlayan" regüle aktörler konumundadır.
-
Aracı Kuruluşların Regülasyonu ve Paradigma Değişimi: Aracı kuruluş tanımlarındaki köklü güncellemeler ve bu kuruluşların yürütülen operasyonlardaki rollerinin tanımlanmış portallar üzerinden onaylanarak ilan edilmesi zorunluluğu, sağlık turizmini basit bir "seyahat acentesi" (önceki düzenlemedeki yetersiz tanım) faaliyetinden çıkarmaktadır. Sistem, süreci yalnızca akredite edilmiş, tıbbi terminolojiye hakim ve Sağlık Bakanlığı tarafından yetkilendirilmiş medikal danışmanlık firmalarıyla sınırlayarak hasta simsarlığının önüne geçmektedir.
-
Makro Performans Ölçümü ve Yapay Zeka Destekli Strateji: EKİP sistemi üzerinden merkeze akan anlık devasa veri havuzu (Big Data), Sağlık Bakanlığının kamu ve üniversite hastanelerinin performanslarını mikro düzeyde ölçmesine olanak tanımaktadır. Hangi branşlarda, hangi coğrafyalardan, ne tip uluslararası hasta yoğunluğu yaşandığı gerçek zamanlı olarak tespit edilecek, makro düzeyde sağlık turizmi teşvik politikaları, kapasite artırım planları ve yabancı dil bilen personel istihdamı bu verilere göre stratejik olarak revize edilecektir.
Sıkı Denetim Mekanizmaları, İdari Yaptırımlar ve İl Değerlendirme Komisyonları
Sağlık turizminde kalitenin korunması, marka değerinin artırılması ve etik dışı (vahşi) rekabetin engellenmesi, yalnızca kağıt üzerinde mali ve idari kuralların konulmasıyla değil, sahadaki etkin, caydırıcı ve tavizsiz bir denetim mekanizmasının işletilmesiyle mümkündür. Yönetmelikte, iş birliği protokolleri kapsamında hizmet sunan personelin sorumlulukları, kurumsal yükümlülükler ve çok katmanlı denetim süreçleri net bir biçimde çerçevelenmiştir. Ayrıca, uluslararası arenada Türkiye'yi temsil edecek olan sağlık hizmetlerinde tanıtım, pazarlama ve bilgilendirme faaliyetlerinin mevzuata, tıp etiğine ve ulusal çıkarlara uygunluğunu değerlendirmek üzere 81 ilde kurumsal yapılar aktif rol oynamaktadır. Bunların başında "Sağlıkta Bilgilendirme Tanıtım Faaliyetleri İl Değerlendirme Komisyonu" gelmektedir.
Söz konusu komisyonlar, idari birer formalite olmaktan öte, valilik makamının onayı ile kurulan ve geniş yetkilerle donatılan icracı ve multidisipliner kurullardır. Bu komisyonların varlığı, kamu ve devlet üniversitesi hastanelerinin uluslararası sağlık turizmi bağlamında yürüttükleri her türlü küresel tanıtım ve pazarlama faaliyetinin (farklı dillerdeki web siteleri, sosyal medya reklamları, uluslararası fuar katılımları, broşürler ve SEO stratejileri) Tıp Etiği Kurallarına ve ilgili mevzuata uygunluğunu katı bir filtrelemeden geçirmeyi amaçlar.
Bu kritik komisyonun multidisipliner yapısı ve karar alma mekanizmasındaki güç dağılımı, sistemin adil ve çok yönlü çalışmasını garanti altına almaktadır:
| Komisyon Üyesi / Pozisyonu | Temsil Ettiği Kurum / Alan | Fonksiyonu ve Uzmanlık Katkısı |
| Başkan | İl Sağlık Hizmetleri Başkanı | Komisyonun idari koordinasyonunu ve nihai karar mercini temsil eder. |
| Başkan Yardımcısı | İlgili Birim Sorumlusu | Spesifik sağlık turizmi ve bilgilendirme süreçlerinin teknik detaylarına hakimdir. |
| Üye 1 & 2 | Kamuda Görevli Uzman Hekim (2 Kişi) | Değerlendirmeye konu olan sağlık alanından seçilirler. Tıbbi içeriklerin bilimsel doğruluğunu ve etik sınırlarını denetlerler. |
| Üye 3 | Ticaret İl Müdürlüğü Temsilcisi | Tüketici hakları, yanıltıcı reklam mevzuatı ve haksız rekabet boyutlarını inceler. |
| Üye 4 | Meslek Kuruluşu Temsilcisi | İlgisine göre kanunla kurulmuş meslek odalarından (örn: Tabip Odası) katılır, mesleki deontolojiyi savunur. |
(Tablo: Sağlıkta Bilgilendirme Tanıtım Faaliyetleri İl Değerlendirme Komisyonunun 7 üyeli yasal teşekkül yapısı.)
Bu komisyonun etkin çalışması sayesinde, Türkiye'nin sağlık turizmi imajını küresel çapta zedeleyebilecek "yüzde yüz garantili tedavi", "kesin çözüm", abartılı "öncesi/sonrası" (before/after) fotoğrafları veya tıbbi gerçeklikle bağdaşmayan ticari illüzyon şeklindeki yanıltıcı reklam stratejilerinin kamu ve üniversite kurumları (veya onlarla çalışan aracılar) aracılığıyla yapılmasının önüne kesin olarak geçilmiş olunur. Kurallara ve etik sınırlara aykırılık tespit edilmesi durumunda uygulanacak kademeli idari yaptırımlar, erişim engeli kararları veya protokol iptalleri, sistemin iç otokontrol mekanizmasını son derece güçlü kılmaktadır. Yaptırımların doğrudan ilgili birimlere ve aracılara yansıtılması, "önce zarar verme" (primum non nocere) ilkesinin pazarlama aşamasında da korunmasını sağlar.
Meslek Örgütlerinin Paradigması, İş Yükü Dağılımı ve Derinleşen Etik Tartışmalar
Kamu ve üniversite hastanelerinin 14 Şubat 2026 yönetmeliği ile uluslararası sağlık turizmine çok daha entegre, kârlı ve kurumsal bir şekilde dahil olması, devletin makroekonomik döviz girdisi hedefleri açısından büyük bir başarı potansiyeli taşısa da, madalyonun diğer yüzünde sağlık çalışanlarının iş yükü, hekim bağımsızlığı ve yerli hastaların sağlık hizmetlerine erişim hakkı gibi devasa, çözüm bekleyen tartışma konuları yer almaktadır. Yönetmeliğin yürürlüğe girdiği Şubat 2026 ve öncesindeki dönemde, hekimlerin çalışma koşullarına ve sağlık politikalarına ilişkin meslek örgütlerinin dile getirdiği sistematik endişeler, raporun objektifliği açısından mutlaka analiz edilmelidir.
Başta Türk Tabipleri Birliği (TTB) ve bağlı Tabip Odaları (örneğin Edirne ve Eskişehir-Bilecik Tabip Odaları) olmak üzere meslek örgütleri, son dönemde sağlık alanında peş peşe yapılan regülatif mevzuat değişikliklerinin, hekimlerin çalışma koşullarını sürdürülemez derecede ağırlaştırdığına ve hekimlik mesleğinin evrensel standartlarda uygulanabilirliğini zorlaştırdığına dikkat çekmektedir. 8 Şubat 2026 tarihinde düzenlenen "Özel Hekimlikte Neler Oluyor?" başlıklı panelde TTB Merkez Konseyi Başkanı Prof. Dr. Alpay Azap tarafından yapılan kapsamlı açıklamalarda, Türkiye'deki sağlık sisteminde kamuda görev yapan hekimlerin, oldukça sınırlı (kimi zaman 5 dakikaya düşen) muayene süreleri nedeniyle hastalarına yeterli zamanı ayıramadığı; bu nicelik odaklı durumun hem hekimler hem de hastalar açısından ciddi bir mutsuzluk, malpraktis riski ve tükenmişlik sendromu (burnout) yarattığı vurgulanmıştır.
Öte yandan TTB, özellikle Özel Hastaneler Yönetmeliği'nde yapılan ve hekimlerin serbest çalışma (muayenehane açma) haklarına yönelik ağır kısıtlayıcı düzenlemelere karşı Danıştay nezdinde hukuki mücadeleler yürütmektedir. TTB, bu tür merkeziyetçi yönetmelik değişikliklerinin hekim emeğine doğrudan müdahale niteliği taşıdığını, serbest çalışma hakkının gasp edildiğini ve nihayetinde hastaların özgür hekim seçme hakkını kısıtlayarak mağduriyetlere yol açtığını savunmaktadır.
Bu makro bağlamda ve TTB'nin eleştirileri ışığında değerlendirildiğinde, 14 Şubat 2026 tarihli "Uluslararası Sağlık Hizmetlerinde İş Birliği Yönetmeliği"nin sahada yaratabileceği olası yapısal handikaplar ve sosyolojik çatışma alanları şu şekilde özetlenebilir:
-
İkili Yapı (Dual-Track Healthcare System) ve Dışlama (Crowding-out) Riski: Devlet hastanelerinde ve üniversite kliniklerinde bir yanda döviz bazlı yüksek gelir getiren ve özel VIP statüsünde ağırlanan uluslararası hastalar; diğer yanda aylar sonrasına randevu bulabilen, rutin kamu hizmeti bekleyen yerli hastalar arasında hizmet sunumu açısından örtülü bir hiyerarşi oluşma tehlikesi bulunmaktadır. Uzman hekimlerin mesailerinin ve ameliyathane kapasitelerinin kârlı sağlık turizmine kanalize edilmesi, anayasal bir hak olan yerli hastaların nitelikli kamusal sağlık hizmetine erişim sürelerinin dramatik şekilde uzamasına sebebiyet verebilir.
-
Kurum İçi İş Yükü ve Gelir Dağılımında Adaletsizlik: İş birliği protokolleri kapsamında doğrudan sağlık turizmi faaliyetlerine dahil olan, yüksek katsayılarla (150-450) ek ödeme alan uzman personel ile; acil servislerde veya polikliniklerde yalnızca rutin kamu hizmeti yürüten, sağlık turizmi hastası görmeyen hekimler ve hemşireler arasındaki gelir makasının astronomik düzeyde açılması kuvvetle muhtemeldir. Bu durum, aynı çatı altında çalışan sağlık profesyonelleri arasındaki çalışma barışını, kurum aidiyetini ve ekip ruhunu zedeleyebilir.
-
Özel Hekimliğe Yönelik Baskının Stratejik Yansımaları: Özel sağlık hizmeti sunmak, muayenehane açmak isteyen hekimlerin devletin regülatif olarak ağır baskıları altında olduğu eleştirileri göz önüne alındığında, devletin uzman hekimleri zorunlu olarak kamu/üniversite ekosistemi içinde tutmak adına yeni yönetmelikteki yüksek döner sermaye ve ek gelir mekanizmalarını bir nevi finansal "havuç" olarak kullandığı analiz edilebilir. Bu politika, sağlık insan gücü planlamasında elit hekimleri kamunun lehine elde tutarak bir denge yaratırken, serbest piyasada çalışan özel sağlık kuruluşlarının nitelikli hekim bulma maliyetlerini artıracak ve özel sektörde bir darboğaza neden olacaktır.
Makroekonomik Etkiler, Pazar Dinamikleri ve Özel Sektörün Stratejik Konumlanması
Uluslararası Sağlık Hizmetlerinde İş Birliği Yönetmeliği'nin, sadece kamu idaresini değil, Türkiye'nin genel makroekonomik dinamiklerini ve özel sektörün domine ettiği sağlık turizmi pazarını da çok katmanlı olarak sarsacak ve yeniden şekillendirecek etkileri olması kaçınılmazdır.
Birinci Derece Etkiler (Doğrudan Piyasa Etkileri): Yönetmeliğin kamu sağlık tarifelerini referans alarak uluslararası hasta ücretlerini standartlaştırması , piyasada güçlü bir "taban fiyat" ve aynı zamanda "rekabetçi referans fiyat" algısı oluşturacaktır. Bugüne kadar pazarın tek hakimi gibi davranan özel sektör hastaneleri ve zincir tıp merkezleri, kendi fiyatlandırma stratejilerini belirlerken artık karşılarında zayıf bir kamu yapısı değil; tam tersine arkasında devlet güvencesi olan, dünyanın en ileri tıp teknolojilerine sahip Şehir Hastanelerini kullanan, akademik unvanlı (profesör, doçent) yıldız hekimlerin hizmet sunduğu ve maliyet-etkin fiyat politikası izleyen devasa bir "Kamu-Üniversite Kompleksi" bulacaktır. Bu durum, sağlık turizmi pazarında faaliyet gösteren ancak tıbbi kaliteden ziyade agresif pazarlama ile düşük standartlarda hizmet verip yüksek kar marjı hedefleyen aracıların ve merdiven altı kurumların piyasadan silinmesine, pazarın nitelikli kurumlar etrafında konsolide olmasına (market consolidation) yol açacaktır.
İkinci Derece Etkiler (Vergi, Ar-Ge ve Dolaylı Etkiler): Bakanlık ve USHAŞ/HealthTürkiye portalı entegrasyonu , sağlık turizminden elde edilen ulusal gelirin vergilendirilmesi, ölçümlenmesi ve sisteme dahil edilmesi açısından tarihi bir eşiktir. Eskiden aracılar vasıtasıyla nakit olarak elden veya yurt dışı hesaplar üzerinden dolaylı yollarla dönen devasa kayıt dışı ödemeler, bu sistem sayesinde tamamen kayıtlı bankacılık sistemine dahil edilecek; bu da Hazine ve Maliye Bakanlığı'na muazzam bir kurumlar vergisi, gelir vergisi stopajı ve Merkez Bankası'na net döviz rezervi olarak pozitif yansıyacaktır. Dahası, yönetmelikle güvence altına alınan ve üniversitelerin BAP (Bilimsel Araştırma Projeleri) havuzuna aktarılan %5'lik ar-ge payı , tıp fakültelerinin kronik finansman sorununu hafifletecek; üniversitelerin uluslararası SCI endeksli yayın sayısını, tıp alanındaki yerli patent ve faydalı model üretimini artıracak, böylece dolaylı olarak Türkiye'nin küresel tıbbi inovasyon ve üniversite sıralamalarındaki (ranking) pozisyonunu yapısal olarak yükseltecektir.
Üçüncü Derece Etkiler (Sistemik, Diplomatik ve Yapısal Etkiler): Uzun vadeli perspektifte, bu kurumsal iş birliği modeli Türkiye'nin "sağlık diplomasisi" (health diplomacy) ve yumuşak güç kapasitesini eşi görülmemiş bir seviyeye taşıyacaktır. Devlet güvencesi altındaki kamu ve devlet üniversitesi hastanelerinde şifa bulan yabancı hastalar (özellikle İngiltere gibi bekleme sürelerinin uzun olduğu gelişmiş ülkelerden gelenler ile Orta Doğu, Balkanlar, Afrika ve Türk Cumhuriyetlerinden gelen stratejik kitleler), ülkelerine döndüklerinde Türk sağlık sisteminin gönüllü ve organik elçileri haline gelecektir. Kurumlar arası resmi ve regüle iş birliği algısı, geçmiş yıllarda kontrolsüz büyüyen "merdiven altı estetik ve saç ekimi" kliniklerindeki izole ölümlerin veya malpraktis vakalarının ülke genel imajına verdiği tahribatı onaracak; Türkiye'yi yalnızca ucuz kozmetik işlemlerin yapıldığı bir destinasyon olmaktan çıkararak, kompleks medikal tedavilerde (kapsamlı onkolojik cerrahiler, çoklu organ nakilleri, ileri nöroşirürji ve kök hücre tedavileri) küresel bir güven merkezi (medical hub) statüsüne yükseltecektir.
Özel Sektörün Zorunlu Dönüşümü ve Yeni Stratejik Konumlanma
Kamu ve üniversitelerin 14 Şubat 2026 yönetmeliği ile yarattığı bu devasa güç birliği (konsorsiyum), özel sağlık kuruluşlarını da konfor alanlarından çıkararak stratejik bir evrime zorlamaktadır. Özel hastaneler zincirleri, devlet destekli bu yeni "mega rakip" karşısında salt "lüks otelcilik", "VIP transfer" veya "yabancı dil bilen asistan" hizmetleri sunarak rekabet edemeyeceklerini fark etmek zorundadır. Özel sektörün yeni dönemde hayatta kalabilmesi için; rekabeti otelcilik hizmetlerinden ziyade, teknolojik altyapıya (yapay zeka destekli erken teşhis sistemleri, nanoteknoloji, kişiselleştirilmiş genetik tedaviler) ve uluslararası üst düzey klinik akreditasyonlara (JCI, TEMOS vb.) yatırım yaparak kurgulaması gerekecektir.
Ayrıca, aracı kuruluşların (medikal turizm acentelerinin) iş modelleri de kökten değişecektir. Bu kuruluşların kamu/üniversite konsorsiyumu ile resmi olarak çalışabilmeleri, fatura kesebilmeleri ve komisyon alabilmeleri için yasal şartları katı bir şekilde sağlamaları ve HealthTürkiye portalına mutlak surette entegre olmaları zorunluluğu , sağlık turizmi ekosistemindeki aracı kalifikasyonunu radikal bir biçimde artıracaktır. Vasıfsız aracıların elendiği, kurumsal, şeffaf ve denetlenebilir medikal danışmanlık firmalarının öne çıktığı yeni bir endüstri standartları çağı başlamaktadır.
Sonuç, Stratejik Projeksiyonlar ve Regülatif Analiz Sentezi
14 Şubat 2026 tarihinde Resmî Gazete'de yayımlanarak yürürlüğe giren Uluslararası Sağlık Hizmetlerinde İş Birliği Yönetmeliği, Türkiye'nin sağlık turizmi vizyonunda, piyasa inisiyatifine bırakılmış "kontrolsüz büyüme" (laissez-faire) aşamasından, "nitelikli, konsolide, dijital olarak izlenebilir ve mutlak devlet güvenceli sürdürülebilir büyüme" aşamasına geçtiğini ilan eden en net hukuki manifestodur. Sağlık Bakanlığı tesisleri ile devlet üniversiteleri arasındaki bürokratik ve operasyonel duvarların kaldırılarak entegre bir kamu hizmet ağının kurulması, hem fiziki atıl kamu kaynaklarının ekonomiye döviz cinsinden kazandırılması hem de nitelikli tıp uzmanlarının ve akademisyenlerin uluslararası hastalara en üst düzey yasal güvence şemsiyesi altında hizmet sunabilmesi açısından stratejik bir deha barındırmaktadır.
Uzman hekim ve diş tabiplerinin resmi protokoller çerçevesinde, esnek bir mobilitiyle farklı kamu ve üniversite tesislerinde hizmet sunmasının önünün açılması , bölgesel kapasite eşitsizliklerini giderecek, nitelikli insan kaynağı krizlerini (doktor eksikliği yaşanan branşları) çözecek son derece çevik bir insan kaynakları yönetim modelidir. Ücretlerin Sağlık Bakanlığı tarifelerine bağlanarak standardize edilmesi ve riskli hukuki zeminler yaratan bireysel hekim sözleşmelerinin kesin bir dille yasaklanarak tüm ilişkinin kurumsal zemine (B2B/G2G) oturtulması; piyasadaki asimetrik fiyatlandırmayı engelleyen, vergi kaybını durduran ve uluslararası malpraktis sorumluluğunu kurumsallaştırarak hekim üzerindeki baskıyı alan yerinde müdahalelerdir.
Veri yönetişimi ve dijital sağlık bağlamında, EKİP sistemine ve HealthTürkiye portallarına getirilen 15 günlük katı bildirim ve eş zamanlı raporlama zorunluluğu , sağlık turizminin gri alanlarını tamamen aydınlatmayı ve ulusal, işlenebilir, güvenilir büyük veri setleri oluşturmayı garanti altına almaktadır. Bu durum, Türkiye'nin medikal turizm alanındaki küresel rekabetçiliğini yalnızca ucuz iş gücü ve fiyat avantajı üzerine değil; yüksek tıbbi başarı oranları, değiştirilemez veri güvenliği, hukuki şeffaflık ve kurumsal güvenilirlik temelleri üzerine inşa etme iradesini açıkça göstermektedir.
Ancak bu devasa ve radikal dönüşümün uzun vadedeki sürdürülebilirliği, meslek örgütlerinin sahaya dair haklı ve ampirik uyarılarının göz ardı edilmemesine bağlıdır. TTB'nin ısrarla vurguladığı ağır hekim iş yükü, kamu hizmetlerinde randevu darboğazları, poliklinik sürelerinin kısalığı ve sağlık profesyonellerindeki mesleki tükenmişlik sorunları , yeni sistemin baskısıyla kırılabilecek olan en büyük yumuşak karın olmaya devam etmektedir. Kamu ve devlet üniversitesi hastanelerinin kuruluş felsefesi ve asli görevinin, ayrımsız olarak tüm Türkiye Cumhuriyeti vatandaşlarına adil, erişilebilir, ücretsiz ve evrensel kalitede sağlık hizmeti sunmak olduğu gerçeği hiçbir ekonomik gerekçeyle ötekileştirilmemelidir.
Uluslararası sağlık turizminden elde edilen döviz ve finansal getirilerin cazibesi, yerli hastaların kendi ülkelerindeki ileri teknoloji sağlık hizmetlerine erişiminde bir "dışlanma" (crowding-out) etkisine yol açmamalıdır. Bu dengeyi sağlamak, sağlık politikası yapıcılarının en büyük sınavı olacaktır. Elde edilen yüksek döner sermaye gelirleri ve akademik paylar , yalnızca doğrudan işlemi yapan personele bir ek finansal teşvik (havuç) olarak kalmamalı; bu devasa gelir, hizmetin üretildiği kamu hastanelerinin genel altyapısını modernize edecek, yerli hastaya sunulan genel hizmet kalitesini artıracak, yeni asistan kadrolarını fonlayacak ve tıbbi Ar-Ge havuzunu büyütecek şekilde tabana yayılmalıdır.
Özetle, 14 Şubat 2026 tarihli "Uluslararası Sağlık Hizmetlerinde İş Birliği Yönetmeliği", Türkiye'yi küresel medikal ligde bir üst tura çıkaracak yasal, idari, vizyoner ve finansal boyutlarıyla son derece kapsamlı, çağın teknolojik/pazar gerekliliklerine uygun bir mimari sunmaktadır. Bu entegre modelin sahadaki nihai başarısı; İl Değerlendirme Komisyonlarının denetimlerdeki bağımsız ve tavizsiz tutumuna, HealthTürkiye dijital altyapısının uluslararası siber saldırılara karşı kesintisizliğine ve her şeyden önemlisi, kamu sağlığı temel ilkeleri (yerli hastanın mağdur edilmemesi) ile küresel pazardan pay kapma hedefi arasındaki son derece hassas sosyal dengenin tam bir liyakat, adalet ve etik çerçevede yönetilmesine bağlı olacaktır. Türkiye, bu stratejik regülatif adımla birlikte, uluslararası sağlık hizmetleri endüstrisinde yalnızca yabancı hastaların tercih ettiği pasif bir "destinasyon" olmaktan sıyrılarak; oyunun kurallarını kendi belirleyen, yüksek tıp teknolojisini ihraç eden ve küresel medikal turizm alanında kurumsal standardizasyon normlarını çizen bir "sistem kurucu" (system-builder) hegemon ülke statüsüne doğru güçlü, geri dönülemez ve tarihi bir adım atmış bulunmaktadır.